Introduction
Les instruments de mesure constituent une importance capitale dans le domaine de la recherche, de la pratique clinique et de l’évaluation de la santé. Les études portant sur la qualité de ces instruments apportent des éléments essentiels sur la façon dont on évalue leurs caractéristiques de mesure. Le but est d’aider les chercheurs à opter pour l’outil le plus adapté à l’instant t. La fiabilité (ou reproductibilité) et la validité sont généralement considérées comme les caractéristiques de mesure les plus essentielles de ces instruments [1].
Selon le COSMIN : « la fiabilité est le degré auquel une mesure est exempte d’erreur de mesure ». En d’autres termes, c’est le degré de constance ou d’exactitude avec lequel un instrument mesure ce qu’il est supposé mesurer. La fiabilité d’une mesure se divise en 3 sous-groupes : la fiabilité inter-évaluateurs (évaluateurs différents effectuant les mesures au même instant t), la fiabilité intra-évaluateur (même évaluateur administrant le test à deux moments différents) et la fiabilité test-retest (reproductibilité du test dans le temps) [2] [3] [4].
La validité est « le degré auquel un instrument mesure le(s) construit(s) qu’il est censé mesurer ». Soit la capacité d’un outil de mesure à refléter ce qu’il est censé réellement évaluer. Dans le cas où il n’existe pas d’étalon d’or ou gold standard et que le construit à mesurer est un concept abstrait, c’est la validité par construit qui est utilisée. Si l’on cherche à ce que l’outil de mesure évalue un construit, on parle de validité de construit convergente. Si l’hypothèse de convergence est corrélée, alors l’outil de mesure est considéré comme valide [3] [4].
L’équilibre est une compétence essentielle qui permet à un individu d’effectuer des mouvements physiques tout en vaquant à ses activités quotidiennes. Principalement, on peut le diviser en deux catégories : l’équilibre statique et l’équilibre dynamique. L’équilibre statique, c’est la capacité à maintenir le centre de gravité du corps à l’intérieur de son polygone de sustentation. En revanche, l’équilibre dynamique, concerne la capacité à maintenir le centre de gravité à l’intérieur de son polygone de sustentation, de façon contrôlée, pendant le déplacement. L’aptitude à maintenir un bon équilibre dépend de la coordination de plusieurs systèmes corporels (visuel, somatosensoriel, vestibulaire, etc.). Des maladies neurologiques comme la sclérose en plaque (SEP) peuvent altérer ces systèmes et ainsi affecter la capacité d’une personne à maintenir un équilibre stable [5] [6].
La SEP : Une physiopathologie complexe
La SEP est une affection chronique, idiopathique, du système nerveux central (SNC), qui présente deux caractéristiques principales : une inflammation et une neurodégénérescence. Cet ensemble conduit à des lésions de la gaine de myéline puis dans un second temps une atteinte des axones [7] [8] [9].
La SEP est une maladie complexe et très hétérogène. D’un patient à un autre les mécanismes et les affections peuvent différer. La compréhension de son immunopathogénèse évolue en permanence à mesure que de nouvelles recherches soient menées [8] [9] [10].
La cause exacte de la SEP reste encore incertaine. Cependant, on soupçonnerait une susceptibilité génétique associée à des facteurs environnementaux. Son immunopathogénèse est donc complexe [8][10].
En résumé, on pourrait la diviser en quatre grandes étapes [8] [10] :
1) Dérégulation périphérique avec perte de tolérance du système immunitaire envers les cellules du soi.
2) Activation des lymphocytes en périphérie, notamment les lymphocytes T.
3) Passage de ces cellules à travers la barrière hémato-encéphalique, qui protège le SNC.
4) Lésion directe du SNC, en particulier de la gaine de myéline, par les cellules immunitaires activées.
En 1996, un consensus a été établi pour définir quatre formes évolutives de SEP, en tenant compte de la grande variabilité dans l’évolution de la maladie observée chez les patients (Cf. Figure 1). Ainsi, nous retrouvons : la forme récurrente-rémittente (chez 80% des patients), la forme primaire progressive (dans 10% des cas), la forme secondairement progressive et la forme rémittente progressive avec poussées surajoutées [11] [12].
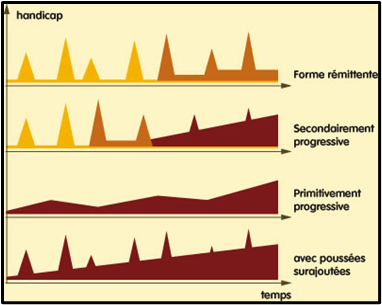
Figure 1 : Les différentes formes de SEP selon le consensus de 1996 [12].
Situation épidémiologique actuelle de la SEP
Selon la HAS : « c’est la première cause non traumatique de handicap sévère acquis du sujet jeune ». En effet, la SEP touche majoritairement les jeunes adultes entre 20 et 40 ans [15]. Les femmes sont beaucoup plus touchées que les hommes mais cela n’a pas toujours été le cas. Après la seconde guerre mondiale, le taux de tabagisme chez les femmes a considérablement augmenté. Le tabac est fortement corrélé avec l’augmentation du risque de développer une SEP. Par conséquent cela pourrait expliquer le fait que le sex-ratio (F : H) soit passé de quasiment 1 : 1 à 3 : 1 ces dernières années [13].
Selon le dernier atlas de la Multiple Sclerosis International Federation (MSIF), le nombre de personnes atteintes de SEP dans le monde est passé de 2,3 millions en 2013 à 2,9 millions en 2023. La prévalence mondiale a donc augmenté de 21 % en 10 ans, ce qui est considérable.
Selon l’Inserm, en France, il y aurait entre 4000 et 6000 nouveaux cas par an et on estime qu’il y aurait environ 110 000 personnes atteintes de SEP. C’est un des pays où la prévalence est la plus élevée, soit 150 cas pour 100 000 habitants.
La place de l’équilibre dans cette pathologie
Une variété hétérogène de signes et de symptômes sont présents chez les patients atteints de SEP. Fréquemment nous avons des atteintes des voies sensitives, oculomotrices, pyramidales, vestibulaires et cérébelleuses [8] [12].
Le plus souvent, l’atteinte de ses voies est à l’origine de troubles sensitifs (paresthésies, douleurs, hypoesthésie, engourdissements, etc.), de troubles visuels et oculomoteurs (névrite optique, diplopie, etc.), de troubles moteurs (faiblesse motrice, musculaire, spasticité, etc.), de troubles vestibulaires (vertiges, oscillopsie, etc.), de troubles de la coordination et de l’équilibre, d’ataxies (cérébelleuse, proprioceptive, vestibulaire) ainsi que d’une fatigue importante. Toutefois, d’autres symptômes accompagnent ces manifestations cliniques, comme des troubles vésico-sphinctériens (urgenturies, dysuries, incontinence, impuissance, etc.), des troubles anxio-dépressifs et cognitifs, des névralgies trigéminées, des épilepsies (plus rares), etc. [8] [12] [14] [15].
En ce qui concerne les troubles liés à l’équilibre, ils constituent des conséquences importantes et courantes de la SEP. En effet, ils augmentent le risque de chute et diminuent le niveau d’indépendance des patients dans leurs activités de la vie quotidienne. Cela va donc engendrer un impact négatif sur leur qualité de vie. Ces troubles de l’équilibre sont évalués par différentes échelles [12] [16].
Sur quelles échelles d’évaluation de l’équilibre se concentrer ?
Dans la littérature, nous retrouvons le plus souvent le Berg Balance Scale (BBS), le Mini-BESTest (MBT), l’High-Level Mobility Assessment Tool (HiMAT), le Dynamic Gait Index (DGI) et le Timed Up & Go (TUG). Parmi ces échelles, deux ont relevé notre attention, le BBS et le MBT.
En effet, tous deux constituent un arsenal thérapeutique intéressant dans l’évaluation de patients souffrants de SEP avec des troubles de l’équilibre.
Cependant, à l’heure actuelle des choses, il n’existe toujours pas de gold standard (test de référence) en ce qui concerne l’évaluation de l’équilibre dans cette population de patients. Bien que ces deux tests ne constituent pas un gold standard, ils sont quand même une référence dans l’évaluation de ces troubles.
Des études sur la fiabilité et la validité de ces tests ont été réalisées sur des populations de patients souffrant de troubles de l’équilibre et notamment de la maladie de Parkinson. Le nombre d’études portant exclusivement sur des patients atteints de SEP est quant à lui plus faible et a donc nécessité de s’y pencher davantage.
Même si ces deux échelles présentent des différences, elles sont globalement toutes les deux comparables.
En effet :
– elles sont largement utilisées dans le domaine clinique ;
– leur objectif fondamental est de mesurer les capacités d’équilibre ;
– il s’agit d’échelles d’hétéroévaluation ;
– leur temps d’administration est de 15 minutes (+/- 5min) ;
– elles sont constituées de 14 items, évaluant à la fois l’équilibre statique et dynamique ;
– et permettent aux praticiens d’orienter la rééducation ainsi que de suivre au fils du temps les progrès des patients.
Le MBT, développé en 2010, est beaucoup plus récent que le BBS, développé 21 ans auparavant, en 1989. Par conséquent, il est intéressant de soulever la question de sa préférence d’utilisation en tant qu’outil d’évaluation pour les praticiens, à l’heure actuelle.
L’ensemble de ces points (arsenal thérapeutique intéressant, inexistence de gold standard, nombres d’études portant exclusivement sur des patients SEP plus faible, comparabilité des deux échelles et la récence du MBT) nous amène à nous demander si le Mini-BESTest est plus fiable et plus valide que le Berg Balance Scale dans le cadre de l’évaluation de l’équilibre chez les patients atteints de sclérose en plaque.
Un grand Merci à Robin Bonnet, kinésithérapeute, pour son excellente revue de littérature sur l’évaluation de l’équilibre des patients atteints de SEP et pour la rédaction de cet article spécialement pour Rehab4neuro
[1] Souza AC de, Alexandre NMC, Guirardello E de B. Psychometric properties in instruments evaluation of reliability and validity. Epidemiol Serv Saude 2017;26:649–59. https://doi.org/10.5123/S1679-49742017000300022.
[2] Mokkink LB, Terwee CB, Patrick DL, Alonso J, Stratford PW, Knol DL, et al. The COSMIN checklist for assessing the methodological quality of studies on measurement properties of health status measurement instruments: an international Delphi study. Qual Life Res 2010;19:539–49. https://doi.org/10.1007/s11136-010-9606-8.
[3] Pallot A. Evidence Based Practice en rééducation. Démarche pour une pratique raisonnée. 1re ed. France: Elsevier Masson SAS; 2019.
[4] Mokkink LB, Terwee CB, Patrick DL, Alonso J, Stratford PW, Knol DL, et al. The COSMIN study reached international consensus on taxonomy, terminology, and definitions of measurement properties for health-related patient-reported outcomes. J Clin Epidemiol 2010;63:737–45. https://doi.org/10.1016/j.jclinepi.2010.02.006.
[5] Miranda-Cantellops N, Tiu TK. Berg Balance Testing. StatPearls, Treasure Island (FL): StatPearls Publishing; 2023.
[6] Meseguer-Henarejos A-B, Rubio-Aparicio M, López-Pina J-A, Carles-Hernández R, Gómez-Conesa A. Characteristics that affect score reliability in the Berg Balance Scale: a meta-analytic reliability generalization study. Eur J Phys Rehabil Med 2019;55:570–84. https://doi.org/10.23736/S1973-9087.19.05363-2.
[7] Lazibat I, Rubinić Majdak M, Županić S. Multiple Sclerosis: New Aspects of Immunopathogenesis. Acta Clin Croat 2018;57:352–61. https://doi.org/10.20471/acc.2018.57.02.17.
[8] Yamout BI, Alroughani R. Multiple Sclerosis. Semin Neurol 2018;38:212–25. https://doi.org/10.1055/s-0038-1649502.
[9] Katz Sand I. Classification, diagnosis, and differential diagnosis of multiple sclerosis. Curr Opin Neurol 2015;28:193–205. https://doi.org/10.1097/WCO.0000000000000206.
[10] Miller D, Barkhof F, Montalban X, Thompson A, Filippi M. Clinically isolated syndromes suggestive of multiple sclerosis, part I: natural history, pathogenesis, diagnosis, and prognosis. Lancet Neurol 2005;4:281–8. https://doi.org/10.1016/S1474-4422(05)70071-5.
[11] Lublin FD. New multiple sclerosis phenotypic classification. Eur Neurol 2014;72 Suppl 1:1–5. https://doi.org/10.1159/000367614.
[12] Brochet B, Lebrun-Frénay C, De Sèze J, Zéphir H. La sclérose en plaques – clinique et thérapeutique. 1re ed. France: Elsevier Masson SAS; 2017.
[13] Dobson R, Giovannoni G. Multiple sclerosis – a review. Eur J Neurol 2019;26:27–40. https://doi.org/10.1111/ene.13819.
[14] Oh J, Vidal-Jordana A, Montalban X. Multiple sclerosis: clinical aspects. Curr Opin Neurol 2018;31:752–9. https://doi.org/10.1097/WCO.0000000000000622.
[15] Compston A, Coles A. Multiple sclerosis. Lancet 2008;372:1502–17. https://doi.org/10.1016/S0140-6736(08)61620-7.
[16] Molhemi F, Monjezi S, Mehravar M, Shaterzadeh-Yazdi M-J, Majdinasab N. Validity, reliability, and responsiveness of Persian version of mini-balance evaluation system test among ambulatory people with multiple sclerosis. Physiother Theory Pract 2022:1–11. https://doi.org/10.1080/09593985.2022.2119908.
